
I FIBROMI UTERINI
I fibromi uterini sono tumori benigni clonali contenenti matrice extracellulare, che originano dalle cellule muscolari lisce dell’utero (1). Questi si riscontrano con maggior frequenza nelle donne tra i 40 ed i 50 anni. L’incidenza è alta (25%) e raggiunge in alcune casistiche autoptiche anche il 50% delle donne.
FIGURA 1. Fibromi uterini di tipo sottosieroso (SS), intramurale (IM), sottomucoso (SM) e sottomucoso peduncolato (P-SM). |
I fibromiomi possono essere costituiti da formazioni uniche o, molto spesso, multiple diversamente localizzate nell’ambito della tunica muscolare del corpo dell’utero (raramente nel collo uterino). Un fibroma può presentarsi con dimensioni molto variabili, da pochi millimetri fino ad oltre 10-15 cm di diametro, raggiungendo, nei casi estremi, dimensioni tali da occupare buona parte dell’addome e della pelvi. A seconda della loro posizione nel contesto della parete uterina si definiscono: fibromi sottomucosi (quando sporgono nella cavità uterina), fibromi intramurali (quando sono integralmente contenuti nella parete uterina), fibromi sottosierosi (quando si sviluppano verso l’esterno dell’utero al di sotto del peritoneo), fibromi cervicali (quando originano dal collo dell’utero) e fibromi infralegamentari (quando si sviluppano all’interno del legamento largo). La consistenza dei miomi dipende dalla percentuale della componente fibrosa rispetto a quella muscolare. La vascolarizzazione è centripeta e, generalmente, sono circondati da una sottile pseudocapsula di tessuto connettivale con fibre muscolari compresse. I fibromi sono tumori solidi estrogeno dipendenti, infatti, si riscontrano prevalentemente nell’età fertile e, spesso, si osserva la loro crescita durante la gravidanza.
Sintomatologia
Sovente la presenza del fibroma è un riscontro occasionale in quanto assolutamente asintomatico (20%); quando, al contrario, è sintomatico si possono avere sanguinamenti intermestruali, menometrorragie (30-40%), perdite ematiche croniche, dismenorrea. Nelle pazienti in età riproduttiva possono associarsi ad infertilità o ad abortività ripetuta (specialmente nel caso di fibromi sottomucosi). I fibromi di grosse dimensioni possono inoltre determinare fenomeni compressivi specialmente a carico degli organi circostanti determinando disturbi algici e funzionali.
Diagnosi
La diagnosi dei miomi di medie e grosse dimensioni è possibile durante l’esplorazione ginecologica. L’ecografia transaddominale e soprattutto l’ecografia transvaginale (Figura 2) hanno permesso un affinamento diagnostico assolutamente preciso, definendo il numero, il volume e l’esatta localizzazione dei miomi nell’ambito dell’utero e dei tessuti circostanti.
Trattamento
Il tipo ed i tempi di ogni intervento terapeutico sono legati ad alcuni fattori (2): 1. dimensione del mioma; 2. sede del mioma; 3. sintomatologia; 4. età della paziente (rapporto con la menopausa); 5. progetti riproduttivi e storia ostetrica.
FIGURA 2. Ecografia transvaginale che mostra un fibroma intramurale del corpo uterino (freccia). |
Il trattamento dei fibromi si impone quando sono presenti sintomi di un certo rilievo o quando le dimensioni del fibroma sono tali da determinare un rischio di complicanze future. Spesso è difficile distinguere i sintomi relativi ai miomi da quelli dovuti a patologie pelviche concomitanti; quindi, è indispensabile completare l’iter diagnostico ed, eventualmente, eseguire un trial di terapia medica prima dell’intervento chirurgico cercando di identificare la reale fonte dei problemi della paziente. La terapia dei fibromi può essere medica o chirurgica con l’obiettivo di sollevare dai sintomi e permettere la fisiologica funzione riproduttiva. La terapia medica permette la conservazione della struttura dell’utero ma, purtroppo, sovente è solo temporanea oppure insufficiente a risolvere da sola la sintomatologia. La terapia chirurgica rimane la terapia di elezione per queste patologie ma è sicuramente più invasiva e non priva di complicanze.
Terapia medica
GnRH agonisti
Gli agonisti del GnRH (triptorelina, leuprorelina, goserelina) sono utilizzati come terapia medica principale per i miomi uterini. Questi farmaci agiscono con un iniziale rilascio di gonadotropine seguito da una desensibilizzazione e downregulation dei recettori delle gonadotropine determinando uno stato di marcato ipoestrogenismo transitorio con conseguente amenorrea che simula uno stato clinico menopausale. La maggior parte delle pazienti con metrorragie ed anemizzate presenta un miglioramento dei parametri ematologici e una riduzione significativa (dal 35 al 60%) delle dimensioni complessive uterine dopo alcuni mesi di trattamento (3). Generalmente, si manifestano sintomi legati all’importante ipoestrogenismo che accompagna la somministrazione degli agonisti del GnRH; la complicanza più seria è la riduzione di massa ossea legata ad un quadro di osteoporosi dopo un utilizzo prolungato eccessivamente nel tempo (più di sei mesi). Per questa ragione gli agonisti del GnRH si sono rivelati inadeguati come trattamento risolutivo e continuativo. Questi farmaci sono sicuramente efficaci nel ridurre le dimensioni dei miomi, la massa e la vascolarizzazione uterina, il sanguinamento intraoperatorio e la sintomatologia algica, configurandosi così come un’ottimale opzione di preparazione pre-operatoria finalizzata ad una minore invasività e ad una maggiore conservatività dell’atto chirurgico (4). Gli effetti collaterali conseguenti alla somministrazione degli analoghi del GnRH possono essere minimizzati mediante estroprogestinici a basso dosaggio associati (add-back therapy). Si mantengono così l’amenorrea e tutti gli effetti positivi dell’inibizione migliorando la qualità di vita della paziente (5). Un recente studio ha dimostrato che, associando il tibolone agli analoghi del GnRH prima di un intervento di miomectomia laparoscopica, non ci sarebbe un decremento dell’efficacia del farmaco a fronte di una migliore compliance per la paziente (6).
GnRH antagonisti
Risultati clinici simili sono stati ottenuti con l’uso di antagonisti del GnRH (cetrorelix, ganirelix) (7). I vantaggi di questi farmaci sono ascrivibili ad un rapido ottenimento degli effetti inibenti con l’assenza della fase di iniziale stimolazione tipica degli agonisti del GnRH.
Mifepristone
Gli antiprogestinici, come il Mifepristone (RU-486), riducono le dimensioni dell’utero dal 26% al 74%, con un effetto comparabile a quello degli Agonisti del GnRH. Tuttavia gli effetti collaterali riportati, come l’iperplasia endometriale e il frequente rialzo delle transaminasi nei trattamenti a lungo termine, ne sconsigliano l’utilizzo (8).
Danazolo e gestrinone
Il danazolo è un derivato del 19-nortestosterone con effetto androgenico e simil progestinico. Il suo meccanismo di azione include l’inibizione della secrezione ipofisaria delle gonadotropine, inibizione diretta della crescita degli impianti endometriosici e una inibizione diretta degli enzimi ovarici responsabili della produzione degli estrogeni. Il danazolo, inducendo uno stato di amenorrea, controlla l’anemia secondaria alle metrorragie ma non sembra ridurre il volume uterino. Il gestrinone determina la riduzione del volume del mioma e induce amenorrea in donne con miomi (9). Uno svantaggio di questi farmaci è rappresentato dalla persistenza degli effetti farmacologici dopo la loro sospensione.
Raloxifene
In uno studio condotto su donne in menopausa con miomi uterini, la somministrazione di raloxifene (60 mg/die per 12 mesi) ha determinato la riduzione delle dimensioni del mioma (10). Altri studi controllati hanno dimostrato una riduzione delle dimensioni dei miomi maggiore nelle donne che hanno associato il raloxifene agli analoghi del GnRH piuttosto che nelle donne che hanno assunto analoghi del GnRH e placebo (11).
IUD premedicati con Levonorgestrel
Non ci sono studi randomizzati sull’uso di IUD premedicati con Levonorgestrel utilizzati per il trattamento della menometrorragia secondaria alla presenza di miomi uterini (12). Tali dispositivi sono controindicati in caso di cavità uterine ampie e distorte dalla presenza di miomi sottomucosi.
Contraccettivi orali
Trattamenti medici come estroprogestinici, progestinici e FANS hanno una limitata efficacia nel trattamento dei fibromi uterini. Tuttavia possono essere somministrati nei casi in cui siano presenti altri sintomi come dolori e anovularietà.
Chirurgia
Le indicazioni per il trattamento chirurgico dei miomi uterini sono: sanguinamenti uterini anomali non responsivi al trattamento medico, anemia sideropenica relativa ad un sanguinamento uterino abnorme, rapida crescita del mioma, infertilità o sterilità per deformazione della cavità uterina od occlusione tubarica, sindrome dolorosa pelvica, frequenti infezioni urinarie e, più raramente, per sospetto di malignità (13). Le procedure chirurgiche possono essere di tipo conservativo e demolitivo, a seconda dell’età della paziente e dai suoi piani riproduttivi. La via di accesso e la tecnica chirurgica devono avere come obiettivo la minor invasività possibile, privilegiando la procedura più semplice, con meno complicanze e sequele, oltre che la meno costosa.
Isterectomia
Per quanto concerne le procedure di tipo demolitivo, l’isterectomia risulta essere il trattamento cardine nelle donne che hanno concluso il periodo di vita riproduttiva, con malattia molto estesa, con emorragie acute non responsive ad altre terapie e che concordano per un intervento demolitore, oppure nei casi in cui il trattamento chirurgico conservativo non dia adeguate garanzie di risultato, per l’elevato rischio di persistenza (14). L’isterectomia può essere totale o sopracervicale, con conservazione degli annessi o annessiectomia, eseguita per via vaginale, transaddominale o laparoscopica, previa valutazione del singolo caso clinico.
Miomectomia
Se l’isterectomia resta il trattamento chirurgico più utilizzato per la fibromiomatosi dell’età peri-menopausale, l’approccio chirurgico conservativo, cioè la miomectomia (Figura 3), è l’opzione preferibile da proporre a pazienti ben selezionate che desiderano preservare la potenzialità riproduttiva o, comunque, l’organo. La miomectomia consente di risolvere la sintomatologia menometrorragica in oltre l’80% dei casi e di ripristinare la fertilità nel 60% delle infertilità legate a miomatosi (15). Tale tipo di intervento può essere eseguito attraverso un approccio di tipo endoscopico o laparotomico. L’intervento endoscopico consiste in una incisione profonda della sierosa cui seguono trazioni allo scopo di trovare un piano di clivaggio tra il mioma e l’utero. La trazione sul mioma combinata alla controtrazione sull’utero facilita la dissezione. Le briglie di tessuto connettivo tra il mioma e l’utero, all’interno del piano di clivaggio, sono tagliate o coagulate con elettrodo bipolare se si tratta di peduncoli vascolari. Per i miomi sottosierosi, sessili e/o peduncolati, se la base di impianto è piccola, si procede soltanto alla coagulazione e sezione del peduncolo. La ricostruzione è eseguita mediante la sutura della breccia uterina. Il mioma si estrae con “carotamento” usando strumenti specifici manuali o elettrici di vario diametro
FIGURA 3. Miomectomia. Viene mostrata l’incisione uterina attraverso la sierosa ed il miometrio, fino al fibroma.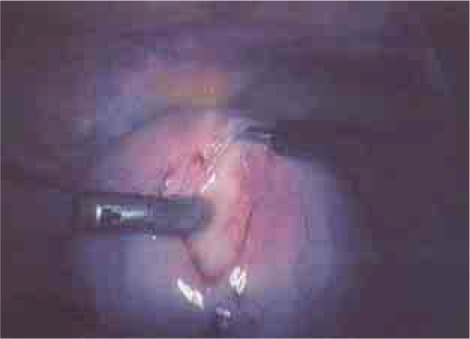 |
I vantaggi di un intervento di tipo endoscopico posso essere così sintetizzati: una ridotta ospedalizzazione per il minor dolore nel post-operatorio e la rapida ripresa delle funzioni fisiologiche (16, 17). I limiti all’intervento di tipo endoscopico sono rappresentati dalle dimensioni del mioma (<8 cm), dalla sua localizzazione (difficoltosi da trattare in sede anteriore o cornuale) e dalla profondità di impianto (es. posizione intramurale profonda con deformazione la cavità uterina) (18). Tali caratteristiche possono determinare problemi alla sutura della breccia e aumentare il rischio di emorragie con possibile laparoconversione d’urgenza (19).
Limiti all’operabilità endoscopica per i miomi |
Tra le complicanze intraoperatorie maggiori sono riportati gli ematomi del legamento largo, emoperitoneo con successiva laparotomia nell’immediato post-operatorio, mentre si citano non infrequenti febbri nel decorso tra complicanze minori (18). Diversi studi clinici hanno dimostrato una ripresa della fertilità dopo l’intervento di miomectomia con tassi di gravidanza variabili tra il 44 ed il 62% e con l’80% dei concepimenti nel I anno dopo l’intervento chirurgico (29). Uno studio pubblicato nel 2000 non rileva differenze di gravidanze in pazienti operate con interventi endoscopici o laparotomici (54% e 56%, rispettivamente) (30). Circa il rischio di rottura uterina durante la gravidanza ed il parto viene riportata una percentuale inferiore all’1% se l’utero è stato suturato in modo corretto (31).
Isteroscopia
I miomi sottomucosi possono essere trattati attraverso l’isteroscopia operativa (resettoscopia) per la loro posizione protrudente nella cavità uterina che offre un facile accesso all’isteroscopio operativo. Nonostante questa tecnica richieda elevate capacità da parte dell’operatore, presenta indiscutibilmente numerosi vantaggi:
• Ricovero in regime di Day Hospital.
• Possibilità di eseguire l’intervento in anestesia locale o in narcosi senza intubazione tracheale.
• Periodo necessario per il recupero breve (24-48 ore).
• Regressione immediata della sintomatologia.
• La fertilità non risulta minimamente compromessa da questo tipo di intervento e non sono stati riscontrati casi di rottura uterina dopo miomectomia isteroscopica (32).
Nelle pazienti trattate per menometrorragie si è riscontrata una recidiva nel 16% dei casi dopo un follow-up di 9 anni (33).
Embolizzazione arteria uterina
L’embolizzazione dell’arteria uterina è una tecnica innovativa basata sull’ipotesi del controllo del flusso di sangue che vascolarizza il mioma. Si ottiene un “infarto” con successiva necrosi tissutale e conseguente regressione della sintomatologia (34). Tale procedura è indicata in donne in menopausa o che non sono candidabili all’intervento o non vogliono essere sottoposte a terapia chirurgica (7).
|