
Il paziente con vertigine emicranica
La vertigine emicranica (vestibulopatia emicranica, vertigine emicranica equivalente) è una delle condizioni di più frequente riscontro nella pratica otoneurologica. Sebbene non ufficialmente presente nella Classificazione IHS (1), in alcune casistiche essa si pone, nell’ambito delle sindromi vertiginose, addirittura al secondo posto come frequenza, preceduta unicamente dalla vertigine parossistica posizionale. Come per la cefalea emicranica, essa è di più frequente riscontro nel sesso femminile, è osservabile sin dall’età infantile-adolescenziale e, specie nelle donne emicraniche in menopausa, talvolta sostituisce in tutto od in parte la sintomatologia cefalalgica. La classificazione della vertigine emicranica più usata a livello internazionale è quella probabilistica della Neuhauser (2) (Tabella 1), mentre in Italia è anche utilizzato l’inquadramento nosologico di Pagnini (3), basato sul rapporto temporale tra crisi cefalalgiche e crisi vertiginose (Tabella 2). La sintomatologia è variabile, nel senso che sono possibili sia vertigini acute della durata da minuti a molte ore, sia uno stato cronico di instabilità posturale con senso di testa vuota, “galleggiamento”, intolleranza al movimento con fasi di accentuazione della sintomatologia, anch’esse di variabile durata. Tale sintomatologia è spesso completamente dissociabile dalle crisi cefalalgiche. Nelle donne, come per la cefalea, tale sintomatologia può essere più frequente nel periodo premestruale, mentre, altre volte non sono evidenziabili evidenti fattori scatenanti. Lo studio della oculomotricità, che di solito avviene in fase intercritica, non evidenzia dati specifici, essendo descritti quadri di normoreflessia labirintica, di iporeflessia mono o bilaterale, come anche di iperreflessia; possono essere anche evidenziabili alterazioni oculomotorie di tipo centrale, come la presenza di nistagmo spontaneo-posizionale verticale o rotatorio, alterazioni della oculomotricità (movimenti saccadici e pursuit) ma senza un pattern specifico. Gli studi posturografici hanno evidenziato, anche in fase intercritica, la presenza di alterazioni più o meno significative, ma non infrequenti; in particolare, sono descritti nell’emicranico pattern di sensibilizzazione preferenziale nelle strategie di mantenimento dell’equilibrio (4,5,6,7). Ciò è in accordo con la sintomatologia riferita dal paziente e cioè che, anche al di fuori delle fasi critiche, sia presente uno stato di instabilità, di incertezza posturale che è spesso limitativo delle normali attività della vita quotidiana come guidare la macchina, frequentare ambienti affollati, fare la spesa in supermercati, ecc.
TABELLA 1. Classificazione di Neuhauser della vertigine emicranica
VERTIGINE EMICRANICA CERTA
A. Sintomi vestibolari episodici ricorrenti, di intensità almeno moderata |
Note: Per sintomi vestibolari si intende la vertigine rotazionale o altri movimenti illusori soggettivi o oggettivi. Possono essere spontanei o posizionali, provocati o aggravati dal movimento della testa (intolleranza al movimento della testa). I sintomi vestibolari vengono definiti “moderati” se interferiscono ma non impediscono le attività quotidiane; vengono considerati “gravi” se le attività quotidiane sono del tutto impedite da essi.
VERTIGINE EMICRANICA PROBABILE
A. Sintomi vestibolari episodici ricorrenti di intensità almeno moderata B. Uno dei seguenti criteri: C. Esclusione di altre cause mediante indagini idonee |
TABELLA 2. Classificazione di Pagnini della vertigine emicranica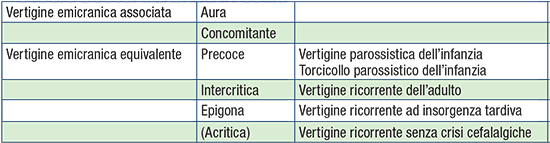 |
La fisiopatologia della vertigine emicranica non è del tutto chiara. Sembrano essere coinvolte sia strutture centrali che periferiche: la vertigine acuta si determinerebbe per un interessamento monolaterale responsabile di un imbalance acuto del sistema, mentre le situazioni di instabilità potrebbero essere determinate da una spreading-depression che interesserebbe in modo abbastanza simmetrico le strutture centrali del tronco. Il reperto di alterazioni oculomorie centrali anche nelle fasi intercritiche sembra suggerire la possibilità di una disfunzione neuronale funzionale basale persistente (8). È stata anche ipotizzata la possibilità che nelle fasi intercritiche residui una particolare suscettibilità delle strutture del tronco verso stimoli provocativi trigeminali (allodinia) e vestibolari (8), responsabili ad esempio dell’intolleranza al movimento o delle sensazioni di instabilità in ambienti “movimentati”. In alcuni casi, possono essere in causa alterazioni dei canali del calcio, in analogia a quanto avviene nella atassia episodica Tipo II (9) e nella emicrania familiare emiplegica (10). La gestione del paziente emicranico con o senza sintomatologia vertiginosa include consigli di tipo dietetico (evitare alcuni alimenti come il cioccolato o formaggi stagionati), consigli tesi a modificare lo stile di vita, evitando situazioni stressanti, come anche il trattamento farmacologico con beta-bloccanti, inibitori dei canali del calcio, topiramato, lamotrigina, antidepressivi, allo scopo di ridurre frequenza ed intensità delle crisi, mentre la terapia della fase acuta è basata sull’uso di triptani, sicuramente attivi sul sintomo cefalea e, con minor livello di evidenza, anche sulla sintomatologia vertiginosa. Nelle fasi intercritiche, è anche descritta l’utilità della riabilitazione vestibolare nel controllo della sintomatologia da instabilità posturale (11,12). Il paziente emicranico sembra presentare una maggiore percezione della propria disabilità posturale rispetto a pazienti con altre sindromi vertiginose, come anche maggiori sembrano essere i disturbi relazionali da ansia (13,14).
|